
Cosa possiamo imparare dalla conoscenza accumulata sull'infezione da HIV che possa essere utile per affrontare meglio la sfida di SARS-CoV-2? E che lezione possiamo trarre da un virus che alcuni consideravano un fattore d'innesco (ma non la causa) della malattia - una posizione assimilabile all'espressione usata in questi giorni, "contagiati non vuol dire malati"?
Crediti immagine: Medico foto creata da freepik - it.freepik.com
Erroneamente si parla spesso di “intelligenza del virus” o “strategia del virus” per descriverne le caratteristiche peculiari di trasmissione, patogenesi ed evoluzione in seguito all’accumulo di mutazioni che, tra altre proprietà, ne favoriscono la sfuggita al controllo del sistema immunitario o di farmaci antivirali. In realtà, i virus non sono dotati di “intelligenza”, ma sono il frutto di una selezione biologica che ne definisce le proprietà peculiari.
Restringendo l’analisi ai virus pericolosi per l’essere umano, possiamo considerare, per esempio, il fatto che l’infezione da HIV (human immunodeficiency virus, causa dell’immunodeficienza acquisita o AIDS, mortale per oltre il 95% delle persone infettate se non curata con la terapia antiretrovirale di combinazione, cART, disponibile dalla metà degli anni ’90 in poi) sarebbe perfettamente prevenibile se tutte le persone sessualmente attive utilizzassero condom, se non ci fossero più scambi di siringhe tra persone che usano droghe di ricreazione per via parenterale e se il sangue o altri emoderivati fossero universalmente controllati come avviene in Italia oramai da decenni.
Eppure, abbiamo circa 40 milioni di persone infettate sul pianeta e, nonostante gl’indiscutibili progressi della cART (che permette alle persone infettate di condurre una vita quasi comparabile per durata e qualità a quelle delle persone non infette dello stesso sesso ed età) l’infezione da HIV e anche l’AIDS che ne è la conseguenza estrema continuano a persistere in Italia (circa 130.00 persone infettate, 3.500 nuovi casi l’anno di cui il 50% con sintomi clinici e il 15% già con AIDS conclamata, oltre a un “sommerso” stimato nel 12% di persone che non sa d’essere infettata) come nel resto del mondo.
Cosa possiamo imparare dalla conoscenza accumulata nell’infezione da HIV che possa essere utile per affrontare meglio la sfida di quest’ultimo virus pandemico, il SARS-CoV-2, causa della grave malattia respiratoria e sistemica nota come Covid-19? Nel primo decennio dell’infezione da HIV (che ha fatto il suo esordio con uno scarno bollettino dei Centers for Disease Control, CDC, di Atlanta, Georgia, USA, nell’estate del 1981 [1]), la comunità scientifica era divisa, anche animosamente, tra coloro che ritenevano che il virus (scoperto nel 1983) fosse non solo la causa dell’AIDS, ma anche la principale causa di malattia, e altri che ritenevano che fosse semplicemente un fattore d’innesco della patologia, ma che questa fosse causata da un’alterata risposta immunitaria che conduceva alla grave immunodeficienza alla base dell’AIDS con meccanismi sostanzialmente indipendenti dal virus.
Questa dicotomia aveva profonde implicazioni per lo sviluppo di una terapia adeguata, perché, se il virus non avesse avuto potenziale patogenetico, lo sviluppo di farmaci antiretrovirali avrebbe potuto non avere l’impatto sperato nel controllo della malattia e nella reversione dello stato d’immunodeficienza (giova ricordare che le persone in AIDS morivano per infezioni o tumori definiti “opportunistici”, perché colpivano solo coloro che avevano profonda immunodeficienza). Potremmo assimilare questa seconda posizione all’efficace espressione di questi giorni riferita all’infezione da SARS-CoV-2: “contagiati non vuol dire malati”.
La disputa accademica sul ruolo del virus HIV finì grazie a uno studio retrospettivo del 1996 di John Mellors, di Philadelphia. Mellors si era posto una domanda semplice, ovvero se, nel momento dell’arruolamento di uno studio prospettico (cioè di monitoraggio nel tempo dell’evoluzione clinica dell’infezione) fosse più informativo il numero assoluto di linfociti T CD4+ nel sangue periferico (indice complessivo dello stato più o meno avanzato dell’immunodeficienza) o lo fossero i livelli di HIV nel sangue (“viremia”) misurati come numero di copie di RNA virale/ml di plasma e indice di replicazione virale.
Il risultato dello studio fu inequivocabile: i livelli di viremia erano enormemente (statisticamente) più predittivi del numero di linfociti T CD4+ nel predire l’evoluzione nel tempo dell’infezione (Figura 1). Tanto più alta la viremia, tanto più rapida la progressione ad AIDS e morte e viceversa, mentre il numero di linfociti T CD4+ era predittivo di evoluzione di morte per AIDS solamente al di sotto la soglia delle 385 cellule/µl [2].
“It’s the virus, stupid!” fu la battuta che pose fine alla disputa accademica e che determinò il fatto che la definizione di “HIV disease” (“malattia da HIV”), già introdotta dall’Organizzazione Mondiale della Sanità nel 1990 [3], si affermasse definitivamente a significare, appunto, che l’infezione per se, ancorché asintomatica per molti anni, era da considerarsi già malattia. Infatti, la cART (che dimostrò la sua efficacia iniziale nello stesso anno, 1996, di questo studio, per poi affinarsi sempre più fino ai giorni nostri) viene iniziata indipendentemente dalla presenza o meno di sintomi clinici.
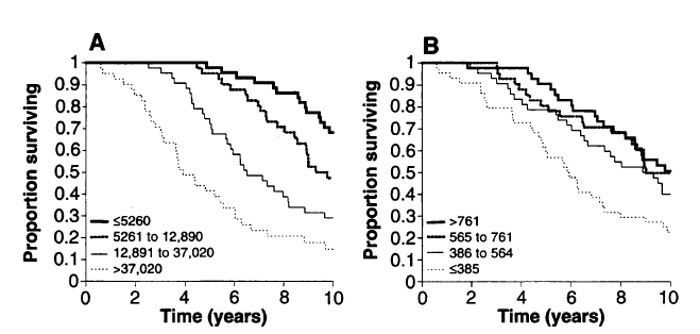
Figura 1. Curve di sopravvivenza di Kaplan-Meier stratificate in quartili delle medie delle prime due determinazioni di viremia (copie di RNA/ml di plasma) (A) o del n. assoluto di linfociti T CD4+ per µl (B) (n=172) rispetto al momento della morte.
Che lezione possiamo trarre dalla storia dell’infezione da HIV per meglio fronteggiare la pandemia di questo nuovo virus che, in meno di un anno, ha già infettato più di 20 milioni di persone al mondo e causato la morte di circa 800.000 persone? Come agli albori dell’infezione da HIV non abbiamo ancora terapie sufficientemente efficaci per poter guardare con tranquillità alla possibilità che una persona s’infetti e progredisca clinicamente verso gli stadi più gravi; idem per quanto riguarda il vaccino, che tuttavia sembra molto più vicino e probabile per la prevenzione dell’infezione da SARS-CoV-2 che non da HIV.
Giova inoltre ricordare che anche nell’infezione da HIV esistono persone “contagiate, ma non malate”: sono le persone definite “long-term nonprogressors” o “elite controllers” (che rappresentano meno del 2-3% delle persone infettate) che, grazie a caratteristiche solo in parte decifrate, convivono col virus HIV senza assumere farmaci e senza evolvere verso l’AIDS per molti anni (in qualche caso decenni). Ovviamente questo non significa che “il virus non causa l’AIDS”, come sostenevano i negazionisti (altro fenomeno simile a certe posizioni estreme rispetto alla Covid-19), ma semplicemente che, nonostante i quasi 40 anni in cui il virus HIV è esordito a livello globale, esistono ancora aspetti sconosciuti nel rapporto tra virus e ospite per comprendere quali fattori proteggono questi rari individui dalle conseguenze del virus HIV, così come non conosciamo per quali motivi la maggioranza dei bambini e dei giovani adulti non vanno incontro a progressione clinica dell’infezione da SARS-CoV-2.
Un aspetto finale (ma sicuramente se ne potrebbero individuare altri) della convivenza col virus HIV riguarda lo stigma e la discriminazione che hano accompagnato, e in parte continuano ad accompagnare, soprattutto nelle regioni più povere del mondo, le persone infettate con importanti conseguenze sia psicologiche che relazionali e occupazionali. In questo senso, “contagiato non vuol dire malato” potrebbe essere riletto in chiave sociale non per negare la potenziale infettività di chiunque sia portatore di virus per i propri contatti (ne sappiamo ancora troppo poco della risposta immunitaria e dell’efficacia protettiva degli anticorpi nella trasmissione interindividuale per concludere che chi sviluppa le IgG non trasmette più il virus), ma per affermare una cultura di condivisione delle misure di protezione individuale (mascherine), di igiene delle mani e di distanziamento sociale, soprattutto nei luoghi chiusi, come migliore garanzia di contenimento della diffusione del nuovo virus e di prevenzione delle possibili conseguenze cliniche dell’infezione.
Referenze
1. M. Gottlieb et al, Pneumocysitis pneumonia--Los Angeles. Morbidity and Mortality Weekly Report, 30: 250-252, 1981- PMID: 6265753
2. J.W. Mellors et al, Prognosis of HIV-1 infection predicted by the quantity of virus in plasma. Science, 272 (5265): 1167-1170, 1996. DOI: 10.1126/science.272.5265.116
3. WHO. Interim proposal for a WHO staging system for HIV infection and disease”. Wkly Epidemiol. Res. 65 (29): 221-224, 1990. PMID: 1974812

